Vorhofflimmern und Schlaganfall - ein fataler Zusammenhang
Was hat Vorhofflimmern - einer Herzrhythmusstörung - mit einem Schlaganfall tun? Sehr viel! Der folgende Artikel gibt darüber eine Auskunft.Risikofaktoren
Vorhofflimmern tritt in vielen Fällen ohne erkennbare Ursache auf. Es gibt allerdings eine Reihe von Lebensumständen und Erkrankungen, die das Risiko an diesem Leiden erhöhen können.
- Bluthochdruck (Hypertonie) über einen längeren Zeitraum
- Diabetes mellitus Typ I und II
- chronische Herzerkrankungen und Herzfehler
- Fettstoffwechselstörung
- Übergewicht
- genetische Vorbelastung
- Arteriosklerose
- Überfunktion der Schilddrüse (Hyperthyreose)
- vorausgegangener Schlaganfall (zählt als Hauptrisikofaktor)
Symptome
Symptome können unspezifisch auftreten. Hierzu die wichtigsten in tabellarischer Reihenfolge!
- Herzstolpern und Herzrasen (gelten generell als verdächtig)
- Engegefühl in der Brust
- unregelmäßiger Puls (Extrasystolen)
- Schwindel und Atemnot (bes. Kurzatmigkeit gilt als Risiko)
- Angstgefühle
- Leistungsverlust
Treten die oben genannten Symptome auf, sollte unbedingt ein Arzt oder Neurologe aufgesucht werden. Nur dieser kann eine sichere Diagnose stellen. Ein einmal abgelaufener Schlaganfall läßt sich nicht mehr rückgängig machen!
Diagnose
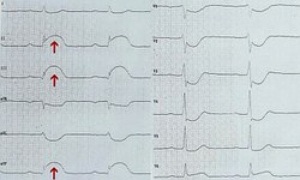
Nur ein Arzt oder Neurologe kann eine sichere Diagnose stellen. Das Tasten des Pulses und Auskultieren (Abhören) von Herz und Lunge kann bereits erste Hinweise auf ein Vorhofflimmern geben. Als relativ sicher gilt das Aufzeichnen eines EKG (Elektrokardiogramm). Hierbei sollte ein Langzeit-EKG über eine Mindestdauer von 24 Stunden durchgeführt werden. Nur so läßt sich ein zeitweise auftretendes Vorhofflimmern nachweisen. Ein Ultraschalluntersuchung des Herzens, ein Röntgen des Thorax und ein Belastungs-EKG können ebenfalls weiterhelfen und der Ursachenforschung und Therapie dienen.
Prävention und Therapie
Zunächst einmal vorweg: Auch mit der Diagnose "Vorhofflimmern" läßt sich ein aktives und weitgehend unbeschwertes Leben führen. Eine vernünfige Einstellung zu sich selbst und medizinische Fortschritte lassen einem die Sorgen und Ängste nehmen.
Eine gesunde Lebensweise mit vollwertiger und mediterraner Ernährung senkt die Risikofaktoren um einiges. Außerdem spielen regelmäßige Bewegung wie Walking, Radfahren und Schwimmen eine besondere Rolle. Entspannung und Stressprophylaxe lindern Ängste und heben die Stimmung des einzelnen.
Es macht Sinn im Freundes- und Familienkreis offen über die Erkrankung zu sprechen. Nur so weiß jeder Bescheid und kennt die Symptome und Risikofaktoren. Das schafft zusätzliche Sicherheit.
An therapeutischen Möglichkeiten stehen gerinnungshemmende Medikamente zur Verfügung. So wird das Risiko eines Blutgerinsels reduziert.
Sogenannte Thrombinhemmer verhindern die die Entstehung eines Thrombus. Sie können gezielt an einer zentralen Stelle des Gerinnungsvorganges verabreicht werden.
Heparine existieren in der Therapie von Blutgerinseln schon lange. Sie eignen sich allerdings nur für einen kurzfristigen Einsatz, in der Langzeitanwendung sind diese Medikamente nicht zu gebrauchen.
ASS (Acetylsalicylsäure) läßt sich rezeptfrei in der Apotheke erwerben. Auch dieses Medikament hat eine gerinnungshemmende Wirkung. Es sollte allerdings nur nach Rücksprache mit einem Arzt eingenommen werden.
Vitamin-K-Antagonisten hemmen die gerinnungsfördernde Wirkung von Vitamin K. Sie lassen sich nur schwer einstellen, da es zu Wechselwirkungen mit anderen Medikamenten kommen kann. Regelmäßige Kontrollen, insbesondere der Gerinnungswerte sind daher erforderlich.
Mein Artikel ersetzt nicht die Beratung bei einem Arzt, Heilpraktiker und Apotheker!